Schedelreconstructie
Bij patiënten die door een hersenbloeding of trauma zijn getroffen is het soms nodig om een deel van het bot van de schedel te verwijderen om te voorkomen dat bij de hersenen een te hoge druk ontstaat. Dit gebeurd door de neurochirurg die de patiënt in deze spoedsituatie dan behandeld. Soms is het nodig om een stuk schedelbot te verwijderen vanwege tumoren van het hersenvlies, zgn meningeomen.
Aangezien deze tumoren ook het bot aantasten wordt er vaak voor gekozen dit bot niet terug te plaatsen.
Ook bij trauma-patiënten waarbij een stuk bot verbrijzeld is, kan het eigen bot van de patiënt niet worden terug geplaatst.
Indien het verwijderde bot, dat overigens veelal daarna in een vriezer van de botbank bewaard blijft, nog goed is, kan ervoor gekozen worden het eigen bot wel terug te plaatsen. Echter, er bestaat altijd een kans dat het eigen teruggeplaatste bot toch niet meer in het eigen lichaam overleeft en wordt afgebroken (dit proces wordt botresorptie genoemd).
De kans dat dit gebeurt hangt sterk samen met de grootte van het weggenomen botdeel. Hoe groter het weggehaalde stuk schedelbot, hoe groter de kans dat er uiteindelijk afbraak of ontsteking van het eigen bot gaat plaatsvinden na terugplaatsing.
Botluik
Uit onderzoek weten we dat er bij het terugplaatsen van het eigen schedelbot, in zo’n 40 % van de patiënten resorptie van het eigen schedelbot optrad nadien. Momenteel is er in de medische literatuur een discussie gaande om te zien of het überhaupt bij grote schedeldefecten nog wel gewenst is om het eigen bot terug te plaatsen gezien deze relatief hoge kans op mislukking/complicaties en de goede alternatieven die momenteel voorhanden zijn.
Er zijn ook veel patiënten waarbij het überhaupt niet mogelijk is het eigen bot terug te plaatsen. Denk hierbij aan hoofdtrauma’s waarbij het eigen bot helemaal kapot is gegaan en verwijderd moest worden. Ook patiënten met een hersentumor die in het schedelbot gegroeid is, komen niet voor terugplaatsing van het eigen bot in aanmerking. Deze patiënten dienen dan ook altijd een helm te dragen om het hoofd te beschermen.
Buiten het feit dat dit door patiënten als zeer storend wordt ervaren en nog steeds een risico geeft, leidt het ook vaak tot irritatie van de hoofdhuid
Diverse oplossingen zijn mogelijk voor deze problemen.
Directe reconstructie
Bij kleine schedeldefecten wordt er door de neurochirurg tijdens de operatie aan het einde van de ingreep een soort pasta in het defect aangebracht (Palacos ®) die met de hand gemengd en gevormd kan worden en daarna uithardt.
Dit materiaal verbindt zich niet met het eigen bot en ligt dus als het ware los en wordt met name gebruikt bij patiënten die een tumor hebben waarbij, na verwijdering van de tumor, directe reconstructie plaats kan vinden; in spoedsituaties wordt er pas in 2e instantie (na herstel van de patiënt) tot reconstructie overgegaan.
PSI (PATIENT SPECIFIEK IMPLANTAAT)
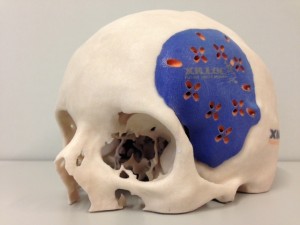
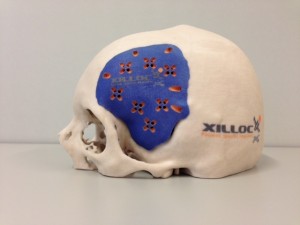 Een PSI is een implantaat op maat dat het verloren gegane deel van de schedel vervangt en kan van verschillende materialen worden vervaardigd. Veel gebruikt zijn titanium en kunsthars.
Een PSI is een implantaat op maat dat het verloren gegane deel van de schedel vervangt en kan van verschillende materialen worden vervaardigd. Veel gebruikt zijn titanium en kunsthars.
In het Elisabeth -Tweesteden ziekenhuis hebben we veel ervaring met het materiaal PEEK. PEEK is een materiaal dat qua eigenschappen (oa. hardheid, geleiding, gewicht) veel lijkt op bot en daardoor onze voorkeur heeft.
CT-scan schedel
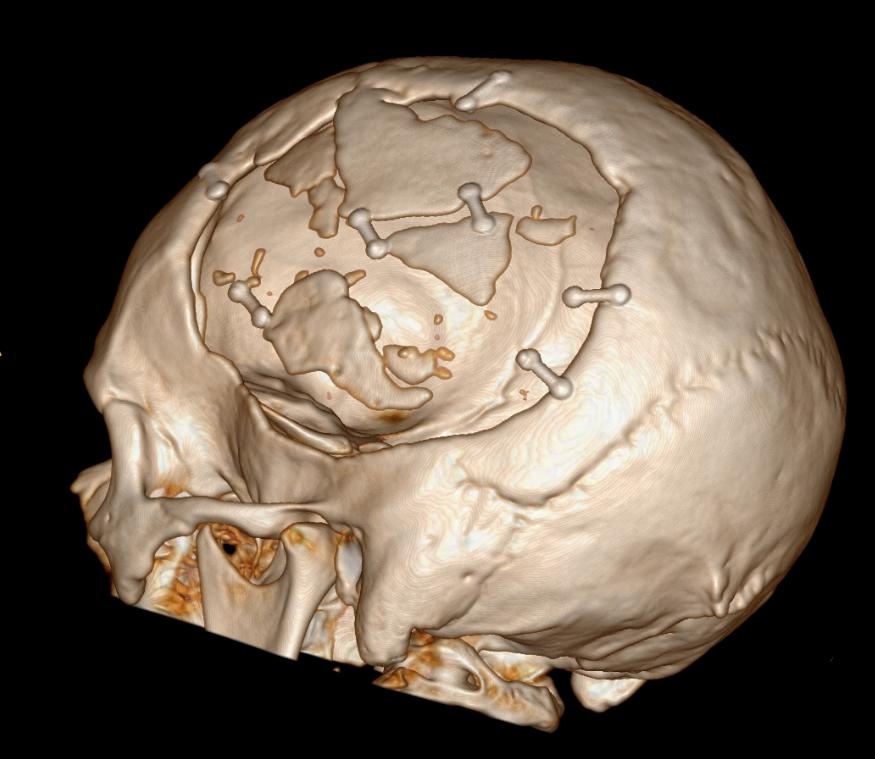
Ook is dit materiaal tijdens de operatie nog makkelijk aan te passen wat ons flexibiliteit geeft tijdens de daadwerkelijke plaatsing. Door een goede planning vooraf aan de hand van een CT-scan van de schedel is het voor de MKA-chirurgen mogelijk een goed ontwerp te kunnen maken dat naadloos in het bestaande schedeldefect past en met een aantal schroefjes aan de schedel kan worden verankerd.
De daadwerkelijk plaatsing verrichten wij samen met de behandelend neurochirurg op de operatiekamer. U ziet hier een aantal voorbeelden weergegeven, waarbij het effect van de operatie duidelijk te zien is.
Desondanks dat dit een relatief eenvoudige operatie is (gemiddelde operatieduur is zo’n 1.5 uur), kunnen er toch complicaties plaatsvinden. Gelukkig is het zeldzaam, maar omdat het PSI van een lichaamsvreemd materiaal is, kan er toch afstoting plaatsvinden.
Scheurtje hersenvlies
Ook kan het materiaal geïnfecteerd raken of kan er bij de operatie een scheurtje in het hersenvlies ontstaan. Wij vinden het belangrijk om vooraf de patiënt goed over alle mogelijkheden te informeren waarbij ook de operatie en de hiermee geassocieerde complicaties besproken worden. We vinden het dan ook belangrijk om geopereerde patiënten nog een aantal maal poliklinisch terug te zien.
Vanwege de grote maatschap neurochirurgie is er in het Elisabeth – Tweesteden ziekenhuis bij de afdeling MKA-chirurgie veel ervaring met deze ingreep. Gemiddeld genomen wordt deze ingreep zo’n 15 x per jaar verricht. We kunnen dan ook bouwen op een reeds lang bestaande samenwerking met de maatschap neurochirurgie tot wederzijds genoegen.
Mocht u naar aanleiding van bovenstaande tekst nog vragen hebben, stel deze dan via het vragenformulier op de website. U ontvangt dan zsm bericht van ons.
Deel uw ervaringen!
Heeft u deze behandeling ondergaan?
Deel dan hier uw ervaringen met andere patienten




Plaats een Reactie
Meepraten?Draag gerust bij!